Trombolisi: dissolvimento di un trombo o di un embolo
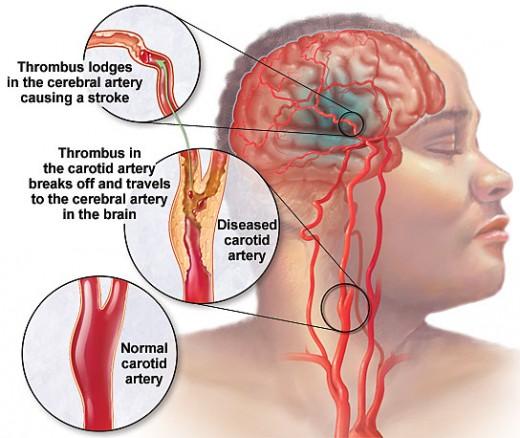
La trombolisi è un trattamento farmacologico che trova il suo impiego nel dissolvere un trombo o un embolo responsabili di condizioni, come: la trombosi venosa profonda, l’infarto miocardio con sopra slivellamento del tratto ST, l’ictus ischemico, l’ischemia acuta periferica e l’embolia polmonare.
È un trattamento tempo dipendente! La trombolisi con rt-PA, sostanza che di norma è secreta in minima quantità dagli endoteli vascolari, attualmente è prodotta industrialmente, con una manovra di ricombinazione genetica. Questo attivatore è un enzima glicoproteico, che ha la proprietà di “attivare” il plasminogeno presente nel sangue, convertendolo in plasmina, la quale a sua volta è in grado di dissolvere i trombi.
Tale trattamento farmacologico deve essere attivato entro 4,5 ore dall’insorgenza del deficit neurologico.
La sofferenza tissutale inizia quando 100 g di tessuto cerebrale sono fisiologicamente irrorati da 50 ml/min di sangue. Quando questo deficit aumento fino ad arrivare al di sotto dei 10 ml/min avviene la necrosi (col suo core ischemico) indipendentemente dal tempo.
Trombolisi: cosa fare?
Anamnesi della trombolisi
Anamnesi (tenere in considerazione i criteri di inclusione ed esclusione e di inizio evento); valutare secondo il NIHSS, eseguire una TC cranio negativa per emorragie in atto vuol dire che occorre iniziare una Trombolisi (rt-PA 0,9 mg/kg, dose massima 90 mg,il 10% della dose in bolo, il rimanente in infusione in 60 minuti).
Classificazione Stroke in base alla NIHSS
TIA
MINOR STROKE
NIHSS < 8
MODERATE STROKE
8 < NIHSS < 15
SEVERE STROKE
NIHSS > 16
Criteri di Inclusione
Linee guida AHA/ASA 2013 + SPREAD 2017
Pazienti di ambo i sessi di età maggiorenni
Ictus ischemico responsabile di un deficit misurabile di linguaggio, motorio, cognitivo, di sguardo, del visus e/o di neglect
Inizio dei sintomi entro 4.5 ore (alla somministrazione di rt-PA 0,9 mg/kg, dose massima 90 mg,il 10% della dose in bolo, il rimanente in infusione di 60 minuti)
Sintomi presenti per almeno 30 minuti = I sintomi vanno distinti da quelli di un episodio ipossico generalizzato (cioè una sincope), di una crisi epilettica o di una crisi di emicrania.
Controindicazioni assolute
Insorgenza dell’ictus > 4.5 ore
Deficit lieve o rapido miglioramento dei sintomi (30 minuti) = TIA
Emorragia intracranica alla TAC cerebrale
Sospetto clinico di ESA, anche se TAC normale
Somministrazione di eparina SODICA (non vale per il Clexane) endovena nelle precedenti 24 ore e aPTT eccedente limite normale superiore del laboratorio (> 40)
Conta piastrinica < 100.000/mm3
Diatesi emorragica nota
Sanguinamento grave in atto o recente
Sospetto di emorragia intracranica in atto
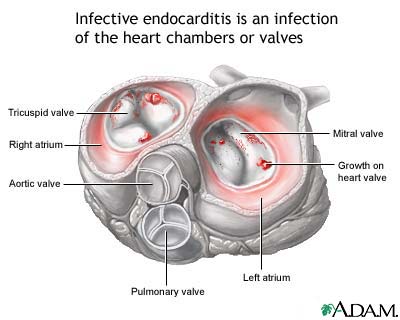
Endocardite batterica, pericardite
Pancreatite acuta
Neoplasia con aumentato rischio emorragico
Grave epatopatia, compresa insufficienza epatica, cirrosi, ipertensione portale (varici esofagee), epatite attiva
Retinopatia emorragica, per esempio in diabetici alterazioni del visus
Alto rischio emorragico per comorbidità
Recenti (entro i 10 giorni) massaggio cardiaco esterno traumatico, parto, puntura di vaso sanguigno non comprimibile (es. vena succlavia o giugulare)
Malattia ulcerosa del tratto gastroenterico con sanguinamento in atto
Criteri relativi di esclusione
Valutazione rischio/beneficio
Hai bisogno di chiarimenti?
Contatta il dottore per richiedere un appuntamento
Errore: Modulo di contatto non trovato.
Programma Convegno nazionale: Scompenso cardiaco – 27 settembre 2024
Convegno nazionale su lo scompenso cardiaco: dal Pronto Soccorso al Territorio, Gestione e [...]
Endocardite infettiva: classificazione, definizione, profilassi
Endocardite infettiva: classificazione, definizione, profilassi considerazioni su ceppi altamente sensibili alla Penicillina [...]
Studi recenti effetti del caldo su pazienti cardiopatici
L'impatto del caldo sulla salute cardiovascolare: consigli dal tuo cardiologo per pazienti cardiopatici [...]
L’Importanza dell’Acqua per la Salute del Cuore
Idratazione e Benessere Cardiovascolare: un binomio inseparabile L'acqua è un elemento [...]
Convegno nazionale: scompenso cardiaco – Aprilia 22 Giugno 2024
Convegno nazionale sulla scompenso cardiaco: dal Pronto Soccorso al Territorio, Gestione e Trattamento, [...]
Angioplastica coronarica: definizione, storia, modalità di intervento
Cronistoria dell'angioplastica coronarica: cenni di Cardiologia interventistica, modalità di intervento, la prevenzione cardiologica [...]